Queratocono: ¿qué es, causas y consecuencias?
Se conoce como queratocono a una deformación progresiva de la córnea que se produce como consecuencia de otras patologías, factores genéticos, hábitos, entre otras causas. La presencia de esta condición provoca limitaciones visuales que sirven de alerta.
La córnea cónica, como también se le conoce, es susceptible de ser tratada con la adaptación de lentes y otros procedimientos de vanguardia, con elevados porcentajes de efectividad, lo que permite el restablecimiento de la salud visual de los pacientes.
Para conocer más sobre el queratocono, te invitamos a leer las siguientes líneas donde ofreceremos detalles sobre sus características, síntomas y tratamientos a los cuales recurrir, siempre de la mano de expertos en oftalmología.
Entendamos qué es la córnea y cuál es su función
La córnea es un tejido delgado y transparente, en forma de cúpula, situada en la parte anterior del globo ocular, delante del iris y la pupila. Es una especie de lente, muy poderosa, a través de la cual ingresa la luz que posteriormente llegará a la retina, en la cara posterior del ojo.
La retina transforma la luz en señales que se envían al cerebro, cumpliendo el proceso a través del cual percibimos imágenes con el sentido de la vista. Para cumplir con esta finalidad, la córnea debe permanecer impecable, sin obstáculos que le impidan enfocar y transmitir la luz.
Al sufrir alguna deformación o alternación refractiva, dejamos de percibir apropiadamente las imágenes. Esto es lo que ocurre cuando padeces de queratocono.
Qué es el queratocono
Cuando la córnea, que es la parte externa y transparente del ojo, pierde su forma redonda y sobresale del área ocular, adoptando apariencia cónica, estamos en la presencia de un queratocono. Esto obedece a un proceso de adelgazamiento de la referida membrana.
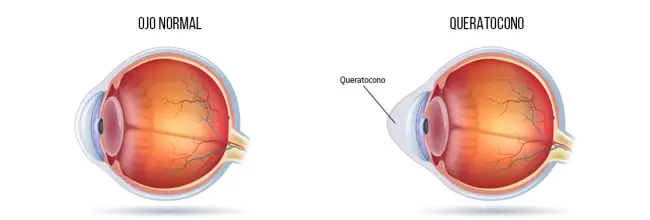
Una vez que la córnea pierde su forma redondeada, se distorsiona la visión. Actividades como leer o manejar se ven limitadas, debido a que esa lente principal está captando las imágenes de forma inadecuada. La visión borrosa advierte que algo no funciona óptimamente dentro del ojo.
Esta enfermedad progresiva se asocia con la disminución de las fibras de colágeno que conforman y fortalecen la córnea. De allí que esta se torne frágil y pierda su forma. Ante la sospecha de estar padeciendo la referida afección, debes acudir a tu oftalmólogo de confianza.
El queratocono se corrige con el uso de lentes, cuando está en una fase inicial. Algunas personas deben acudir al quirófano para una solución definitiva. Esta enfermedad afecta a ambos ojos, aunque con mayor énfasis en uno de ellos.
¿Cuáles son las causas del queratocono?
Aunque se sigue indagando sobre el origen del queratocono, existen varios desencadenantes de dicha patología, y es importante que los conozcas. La detección temprana de cualquier enfermedad marca la diferencia al momento de contener los resultados.
Afecciones sistémicas y otras condiciones preexistentes
Entre las causas o desencadenantes del queratocono encontramos el síndrome de Ehlers-Danlos, retinosis pigmentaria, síndrome de Down y la osteogénesis imperfecta. También se cree en una predisposición genética para desarrollarlo.
De igual modo, se le relaciona con la apnea del sueño, asma, amaurosis congénita de Leber, síndrome de Marfan o el de córnea frágil.
Factores hereditarios del queratocono
Si algún miembro de tu familia padece o ha padecido queratocono, es probable que llegues a desarrollarlo. Según la Academia Americana de Oftalmología 1 de cada 10 personas con esta patología tiene algún pariente que también la padece.
Al existir tales antecedentes, lo recomendado es acudir con el especialista para un examen oftalmológico exhaustivo. Igual debes hacerlo con tus hijos antes de la adolescencia.
La edad también cuenta
El queratocono comienza a manifestarse durante la pubertad y adolescencia, por lo cual los exámenes de rutina desde temprana edad permiten detectarlo y tratarlo oportunamente. Hasta los 30 años es factible que desarrolles la afección, aunque en mayores no se descarta permanentemente.
La inflamación puede provocar queratocono
Algunas alergias, procesos asmáticos y enfermedades oculares que generen procesos inflamatorios, probablemente afecten a la córnea y deriven en una deformidad de su tejido.
Hábitos que dañan la córnea y causan queratocono
Algo tan habitual como frotarse los ojos, provoca más daño del que imaginas. Cuando lo haces con fuerza, es posible que llegues a romper la córnea, así como acelerar su proceso de deformación.
Si la tendencia a rascarte o restregarte el área ocular tiene que ver con algún tipo de comezón, es posible que tengas una alergia, y lo mejor sería tratarla.
Algunas poblaciones son más propensas que otras
Según un informe de la Organización Nacional de Enfermedades Raras (NORD) de Estados Unidos el queratocono no discrimina entre hombres y mujeres. También afecta a personas de orígenes diversos.
Sin embargo, señalan que se presenta un predominio en la población masculina, de raza afroamericana y latinos. La menor incidencia ocurre en personas diabéticas, mujeres y asiáticoamericanos.
Síntomas de queratocono y consecuencias principales
Cuando se altera la forma natural de la córnea, el ojo pierde la capacidad de enfocar y la visión, en general, resulta afectada. Al adoptar la forma cónica, la superficie de la membrana deja de ser lisa, provocando astigmatismo irregular. Es decir, percibes imágenes difusas.
Por otra parte, se deja de tener la capacidad de ver con nitidez todo aquello que se encuentre a larga distancia, limitando el campo visual únicamente a lo que está cerca. Estos síntomas y consecuencias del queratocono son fácilmente detectables en un examen rutinario de la vista.
Otras manifestaciones que llevan a sospechar de una deformación de la córnea: cuando ves rayas o halos, sensibilidad a la luz, visión doble, imágenes incompletas o difusas, así como fallas en la visión nocturna.
En algunos casos aislados, la persona que padece queratocono sufre por la aparición de una ampolla corneal, inflamación provocada por líquido acumulado en algunas áreas, lo que provoca dolor y enrojecimiento.
Quizás transcurran años desde la fase inicial hasta llegar a una etapa avanzada de la afección. Por esto, realmente se puede hacer mucho si se realiza un diagnóstico oportuno.
¿Quién diagnostica el queratocono?
Si presentas alguno de los síntomas descritos o existen antecedentes familiares de esta patología, lo indicado es acudir a una consulta oftalmológica, para que el experto evalúe tu caso.
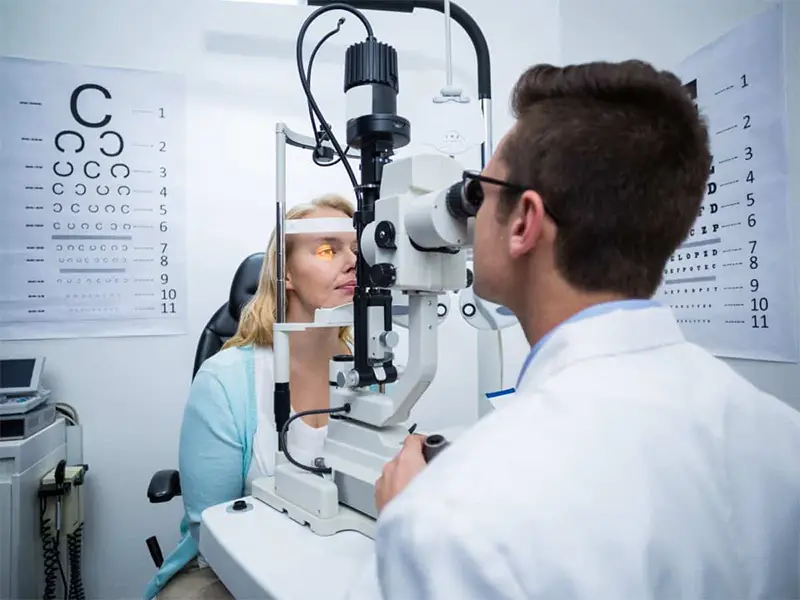
El oftalmólogo realizará un chequeo del aspecto y funcionamiento general de los ojos, alcance visual, respuesta a determinados estímulos y cómo se producen los movimientos. Haciendo uso de la tecnología disponible indagará sobre lo que ocurre en interior del globo ocular.
Luego de la evaluación oftalmológica completa, se suele practicar una topografía corneal, la cual permite la detección del queratocono. Mediante la proyección de anillos luminosos sobre la córnea es posible apreciar el estado en el que se encuentra.
Tratamientos existentes para el queratocono
Afortunadamente, los pacientes cuentan con una amplia gama de tratamientos y recursos para corregir el queratocono, que van desde la adaptación de lentes, hasta un trasplante de córnea para recuperar la visión, en caso de que la condición evolucionara a una fase realmente crítica.
No se recomienda en modo alguno recurrir a la cirugía de corrección con el empleo de láser, cuando se trata de queratocono. De allí la importancia de ponerse en manos expertas y evaluar exhaustivamente cuál es la afección ocular que padeces.
Según lo avanzada que esté la patología se recurre a una u otra solución. En casos donde las manifestaciones de la enfermedad sean mínimas se opta por adaptar lentes de montura o de contacto blandos. Una solución de carácter temporal, debido al cambio de fórmula.
El médico buscará el mejor tratamiento según el caso
Las lentillas rígidas de gas permeable (RGP) pueden corregir la distorsión visual derivada de una córnea con forma de cono. El criterio del médico tratante es lo que debe prevalecer ante cualquier consideración.
Un procedimiento que cuenta con la aprobación de la Administración de Alimentos y Medicamentos (FDA) de Estados Unidos, desde el año 2004, consiste en el de los segmentos de anillos intracorneales. Consiste en la inserción de dos piezas plásticas minúsculas en la córnea, para aplanarla y mejorar la visión.
También tiene la aprobación de la FDA el uso de la reticulación de colágeno, tratamiento en el cual se usa riboflavina (vitamina B2) junto a luz ultravioleta para sanar y robustecer el tejido de la córnea.
Se aplican unas gotas que sirven como fotosensibilizador ante la luz UV. Este procedimiento contribuye al restablecimiento del colágeno, lo que detiene el deterioro del tejido corneal.
¿Cuándo se considera el trasplante de córnea?
En los casos donde el daño es mayor y la visión se encuentra seriamente comprometida, se acude a procedimientos quirúrgicos como el trasplante de córnea, también llamado queratoplastia. Consiste en la sustitución del tejido dañado por el de un donante sano.
El oftalmólogo también pudiera considerar pertinente un trasplante de córnea después de un proceso inflamatorio conocido como hidropesía corneal, cuando no existe lugar para otros procedimientos.
El queratocono, así como cualquier enfermedad ocular, debe ser atendido oportunamente por profesionales calificados. La detección temprana es la mejor estrategia para enfrentar las patologías.